Acest articol explica, pas cu pas, cum se face o endoscopie si ce trebuie sa stii inainte, in timpul si dupa procedura. Vei gasi informatii practice despre pregatire, riscuri, indicatori de calitate si tehnologii noi folosite in 2026. Sunt incluse cifre si recomandari actuale de la organizatii medicale recunoscute.
Scopul este sa iti ofere o imagine clara, usor de parcurs, cu propozitii scurte si liste esentiale pentru orientare rapida. Astfel poti discuta informat cu medicul tau si poti lua decizii in cunostinta de cauza.
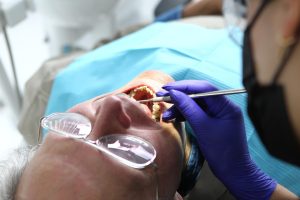
Cum se face endoscopia
Endoscopia inseamna explorarea interiorului tubului digestiv cu un instrument flexibil, cu camera si sursa de lumina, introdus prin gura sau prin rect. In functie de zona examinata, vorbim de endoscopie digestiva superioara (EGD) sau colonoscopie. Procedura poate fi doar diagnostica sau si terapeutica, de exemplu pentru indepartarea polipilor, oprirea unei sangerari ori dilatarea unei stricturi. Inainte, pacientul este evaluat clinic si semneaza consimtamantul informat. In timpul procedurii se monitorizeaza pulsul, tensiunea si oxigenarea, iar la final pacientul sta in salonul de recuperare pentru observatie scurta.
Rolul endoscopiei este central in depistarea si prevenirea cancerelor digestive. La nivel global, cancerul colorectal a inregistrat in 2022 aproximativ 1,9 milioane de cazuri noi si peste 900.000 de decese, ramanand printre principalele cauze de mortalitate oncologica. Aceste cifre subliniaza de ce investigatiile endoscopice si programele de screening sunt prioritare in politicile de sanatate publica. ([who.int](https://www.who.int/news-room/fact-sheets/detail/colorectal-cancer?utm_source=openai))
Cand este recomandata si ce investigatie alegi
Decizia de a face endoscopie tine de varsta, simptome, factori de risc si scopul evaluarii. Pentru populatia cu risc mediu, screeningul pentru cancer colorectal a fost coborat la 45 de ani si se recomanda pana la 75 de ani; dupa 75 de ani, decizia se personalizeaza. Optiunile includ teste pe scaun anuale sau la 1–3 ani, imagistica speciala la 5 ani si colonoscopie la 10 ani, daca rezultatele sunt normale. Discutia cu medicul stabileste ce varianta se potriveste cel mai bine, inclusiv in functie de comorbiditati si de preferinte personale. ([uspreventiveservicestaskforce.org](https://www.uspreventiveservicestaskforce.org/uspstf/index.php/recommendation/colorectal-cancer-screening?utm_source=openai))
Semne si situatii cand medicul poate recomanda endoscopie:
- Durere abdominala persistenta, arsuri, greata sau dificultate la inghitire.
- Sangerari digestive, anemie feripriva sau scadere neexplicata in greutate.
- Screening sau supraveghere dupa polipi ori rezectii anterioare.
- Boala inflamatorie intestinala, cu evaluare a extinderii si activitatii.
- Istoric familial de cancer colorectal sau sindroame ereditare.
In 2023, 63,5% dintre adultii din SUA cu varste intre 45 si 75 de ani erau la zi cu screeningul pentru cancer colorectal, potrivit CDC. Cresterea acoperirii ramane un obiectiv major, deoarece depistarea precoce reduce mortalitatea si permite interventii minim invazive in aceeasi sedinta endoscopica. ([cdc.gov](https://www.cdc.gov/pcd/issues/2025/25_0139.htm?utm_source=openai))
Pregatirea pentru colonoscopie si endoscopie digestiva
Pregatirea corecta face diferenta intre o procedura de succes si una care trebuie repetata. Pentru colonoscopie, scopul este curatarea eficienta a colonului, astfel incat medicul sa vada mucoasa in detaliu si sa identifice leziuni mici sau polipi plati. In 2025, societatile americane AGA, ACG si ASGE au stabilit ca rata de pregatire adecvata ar trebui sa fie de cel putin 90% la nivel de medic si unitate, un pas mai sus fata de pragul istoric de 85%. Aceasta tinta se coreleaza cu rate mai bune de detectie a adenoamelor si cu recomandari corecte pentru intervalele de supraveghere. ([gastro.org](https://gastro.org/press-releases/evidence-based-strategies-improve-colonoscopy-bowel-preparation-quality-performance-and-patient-experience/?utm_source=openai))
Pași practici pentru o pregatire reusita (mai ales la colonoscopie):
- Confirma cu medicul toate medicamentele si suplimentele, mai ales anticoagulantele si antidiabeticele.
- Urmeaza o dieta clara conform instructiunilor clinicii si bea multe lichide.
- Foloseste schema split-dose: a doua jumatate a solutiei intre 4 si 6 ore inainte, finalizata cu cel putin 2 ore inainte de procedura.
- Evita seminte, alimente colorate artificial si bauturi rosii sau mov in zilele premergatoare.
- Asigura transportul dupa procedura daca primesti sedare.
Ghidul multi-societate din 2025 recomanda in mod explicit schema split-dose si monitorizarea sistematica a ratei de pregatire adecvata, cu tinta ≥90%. Unitatile care nu ating acest prag trebuie sa isi ajusteze protocoalele si comunicarea cu pacientii, inclusiv prin memento-uri pe telefon, care s-au dovedit ca reduc absentele si imbunatatesc calitatea pregatirii. ([ascopost.com](https://ascopost.com/news/march-2025/mstfcrc-updates-recommendations-for-colonoscopy-preparation/?utm_source=openai))
Ce se intampla in sala de endoscopie, pas cu pas
In ziua procedurii, personalul verifica identitatea, alergiile, ultimele medicamente si semnele vitale. Se plaseaza o branula pentru sedare, iar pacientul este pozitionat confortabil. Pentru EGD, endoscopul intra prin gura; pentru colonoscopie, prin rect. Aerul sau dioxidul de carbon destinde intestinul pentru vizibilitate. Medicul exploreaza sistematic segmentele, fotografiaza repere anatomice si poate preleva biopsii ori indeparta polipi cu ansa electrica. Daca este necesar, se injecteaza agenti hemostatici sau se aplica clipuri pentru a preveni sangerarea.
Calitatea tehnica este urmarita prin indicatori standardizati. De exemplu, la colonoscopie se masoara rata de intubare cecala cu documentare foto, cu tinta de performanta de minimum 95%. De asemenea, se monitorizeaza rata de detectie a adenoamelor si, in ghidul din 2024, a leziunilor serrate, alaturi de adecvarea pregatirii. Acesti indicatori ajuta pacientii si unitatile sa mentina siguranta si sa maximizeze beneficiile preventive ale procedurii. ([medscape.com](https://www.medscape.com/viewarticle/acg-asge-task-force-highlights-five-key-measures-ensure-2024a1000gcg?utm_source=openai))
Tipuri de endoscopie si ce probleme rezolva
Termenul umbrela “endoscopie” acopera mai multe proceduri, de la simple explorari diagnostice pana la interventii complexe. In alegerea tipului potrivit conteaza simptomele, istoricul si obiectivul clinic, iar uneori medicul combina in aceeasi sedinta evaluarea si tratamentul. In SUA, estimarile recente arata circa 18 milioane de proceduri endoscopice anual, reflectand rolul central al acestor tehnici in gastroenterologie moderna. ([practicalgastro.com](https://practicalgastro.com/wp-content/uploads/2024/03/Adler_Frontiers_-February-2024.pdf?utm_source=openai))
Exemple uzuale, cu roluri si beneficii clare:
- EGD (endoscopie digestiva superioara): arsurile, anemia prin sangerare oculta, boala de reflux, evaluarea ulcerelor sau a esofagului Barrett.
- Colonoscopie: screening si prevenirea cancerului colorectal prin indepartarea polipilor in aceeasi sedinta.
- Capsula endoscopica: vizualizeaza intestinul subtire cand EGD si colonoscopia sunt normale, dar anemia sau sangerarile persista.
- ERCP: trateaza blocaje biliare si pancreatice; se estimeaza aproximativ 500.000 de proceduri anual in SUA.
- EUS (ecoendoscopie): stadializare tumorala si drenaje ghidate de ultrasunete.
Endoscopia terapeutica permite hemostaza, dilatatii, rezectii mucosale si submucosale sau plasarea de stenturi. Combinata cu sedare moderna si sisteme video de inalta rezolutie, ea reduce spitalizarea si accelereaza recuperarea. Ritmul mare de utilizare si extinderea procedurilor terapeutice explica de ce programele nationale si societatile profesionale pun accent pe calitate si pe raportarea evenimentelor adverse. ([maunakeatech.com](https://www.maunakeatech.com/wp-content/uploads/2025/05/Mauna-Kea-2024-Annual-Report.pdf?utm_source=openai))
Riscuri, frecventa si ce inseamna siguranta
Endoscopia este in general sigura, dar orice procedura medicala are riscuri. Pentru colonoscopia de screening, rata de perforatie este in mod obisnuit sub 0,1%. Evenimentele cardiopulmonare pentru endoscopiile obisnuite variaza in studii intre aproximativ 0,01% si 1,1%, in timp ce la ERCP pot ajunge pana la 5%. La EGD diagnostica, sangerarea este rara, in jur de 0,1%, infectiile sub 0,3%, iar perforatia are rate foarte mici, variind in literatura intre 0,01% si 0,7%, mai ales cand se fac manevre terapeutice sau dilatatii. ([journals.lww.com](https://journals.lww.com/ajg/fulltext/2024/09000/quality_indicators_common_to_all_gastrointestinal.15.aspx?utm_source=openai))
In 2023, o analiza sistematica a estimat sangerari intre 16,4 si 36,2 la 10.000 de colonoscopii de screening, iar perforatiile intre 7,6 si 8,5 la 10.000. Aceste cifre sunt influentate de factori precum varsta, comorbiditatile, medicatia anticoagulanta si complexitatea interventiei (de exemplu, rezectii extinse). Societatile profesionale recomanda raportarea si revizuirea a cel putin 95% dintre evenimentele adverse serioase la nivelul comitetelor de calitate ale unitatii, pentru a identifica prompt arii de imbunatatire. ([jabfm.org](https://www.jabfm.org/content/early/2023/05/11/jabfm.2022.220320R2?utm_source=openai))
Riscurile se reduc prin pregatire buna, tehnica atenta, respectarea ghidurilor si alegerea unei unitati care monitorizeaza indicatorii cheie. Daca ai boli cardiace, pulmonare sau renale, ori iei anticoagulante, anunta echipa din timp pentru ajustari de sedare si de hemostaza. Intreaba in mod deschis despre ratele locale de pregatire adecvata, de intubare cecala si de detectie a adenoamelor; aceste masuri sunt standardizate in ghidurile ACG si ASGE din 2024 si 2025. ([journals.lww.com](https://journals.lww.com/ajg/fulltext/2024/09000/quality_indicators_for_colonoscopy.14.aspx?utm_source=openai))
Dupa procedura: rezultate, recuperare si urmatorii pasi
Dupa endoscopie, ramai o perioada scurta in sala de supraveghere. Este normal sa ai balonare usoara dupa colonoscopie sau gat iritat dupa EGD. Daca s-au indepartat polipi, este posibil sa primesti instructiuni legate de dieta, efort si semne de alarma. Rezultatele vizuale sunt discutate pe loc, iar raspunsul la biopsii vine de obicei in cateva zile lucratoare. Sedarea impune sa nu conduci si sa eviti decizii importante in aceeasi zi; planifica din timp un insotitor.
Intervalele de urmarire depind de calitatea pregatirii, numarul si tipul polipilor si ghidurile in vigoare. Pentru populatia cu risc mediu, mentinerea la zi cu screeningul ramane esentiala, mai ales ca povara bolii colorectale in SUA continua sa fie semnificativa in 2026, potrivit rapoartelor American Cancer Society. Combinatia dintre screening regulat, pregatire adecvata si indepartarea polipilor in aceeasi sedinta scade riscul de cancer si deces in anii urmatori. ([cancer.org](https://www.cancer.org/research/cancer-facts-statistics/colorectal-cancer-facts-figures.html?utm_source=openai))
Cum sa te organizezi eficient dupa procedura:
- Stabileste de la externare cand si cum primesti rezultatele histopatologice.
- Noteaza semnele pentru care trebuie sa revii urgent: sangerare persistenta, durere severa, febra, varsaturi.
- Clarifica intervalul de supraveghere in functie de ghid si de rezultatele gasite.
- Reia hidratarea si alimentatia conform recomandarilor; evita alcoolul in ziua sedarii.
- Planifica urmatoarea comunicare cu medicul de familie sau gastroenterologul.
La nivel de sistem, extinderea participarii la screening si respectarea indicatorilor de calitate sunt obiective asumate de organizatii nationale si internationale, de la CDC si USPSTF pana la ACG si ASGE. Datele recente arata ca suntem pe un trend pozitiv, dar exista spatiu de imbunatatire, in special in randul celor intre 45 si 49 de ani proaspat inclusi in recomandarile de screening. Acesta este motivul pentru care ghidurile din 2024–2026 accentueaza rigoarea pregatirii, masurarea consecventa a indicatorilor si comunicarea clara cu pacientii. ([cdc.gov](https://www.cdc.gov/pcd/issues/2025/25_0139.htm?utm_source=openai))